ЧТО ТАКОЕ АТЕРОСКЛЕРОЗ?
Атеросклероз – хроническое заболевание артерий крупного и среднего калибра, связанное с патологическим отложением липидов, характеризующееся утолщением и потерей эластичности сосудистой стенки.
Артерии – это кровеносные сосуды, по которым кислород и питательные вещества доставляются от сердца ко всем органам и тканям нашего тела. Здоровые артерии гибкие, эластичные и прочные. Однако со временем стенки артерий могут становиться более толстыми и жесткими, что может приводить к ухудшению притока крови к органам и тканям. Этот процесс называется атеросклерозом или артериосклерозом.
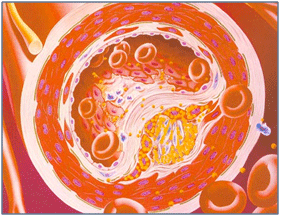 Причины формирования атеросклероза
Причины формирования атеросклероза
Само слово атеросклероз происходит от греческих слов атеро (athero) – кашица, и склерозис (sclerosis) – твердый. При развитии атеросклероза происходит отложение холестерина, продуктов распада клеток, кальция и других веществ на внутренней поверхности артерий.
Атеросклероз – это медленно развивающееся, прогрессирующее заболевание, начинающееся уже в детском возрасте. Хотя точная причина остается не установленной, исследователи говорят, что атеросклероз начинается с повреждения внутреннего слоя, выстилающего стенку артерии. Причинами такого повреждения могут быть ряд факторов, включая:
– Высокий уровень холестерина;
– Раздражители, такие как никотин;
– Высокое артериальное давление;
– Некоторые заболевания, такие как диабет.
Любое повреждение стенки сосуда приводит к локальному воспалению. Когда внутренний слой артерии повреждается, к месту повреждения из кровотока направляются белые кровяные тельца – лимфоциты, вызывающие воспалительную реакцию. Таким образом, организм пытается «вылечить» место повреждения. Со временем в этом месте формируется новый вид ткани. Эта ткань притягивает к себе холестерин, циркулирующий в крови. Холестерин, попав в стенку сосуда, окисляется. Лимфоциты отыскивают окисленный холестерин, поедают его и умирают, выделяя вещества, запускающие новый цикл воспалительной реакции.
Эти процессы приводят к формированию и росту атеросклеротических бляшек, состоящих из холестерина и продуктов распада клеток. Бляшка может расти в просвет сосуда, суживая его, или наружу. Органы и ткани, которые кровоснабжаются посредством суженного сосуда, не получают достаточного притока крови, насыщенной кислородом и питательными веществами. Появление таких бляшек в сосудах сердца вызывает развитие стенокардии.
Можно предположить, что чем больше бляшка, тем больше риск развития инфаркта, но это не совсем так. Инфаркт вызывают бляшки с тонкой покрышкой. И большие и совсем маленькие бляшки могут привести к инфаркту миокарда.

Атеросклеротические бляшки сужают просвет артерии и приводят к значительному снижению кровотока.
Внутренний слой сосудистой стенки в области бляшки (так называемая, покрышка) максимально уязвим для повреждения, его поверхность может «трескаться», изъязвляться. Такие бляшки называются нестабильными. Кровяные клетки, называемые тромбоцитами, стремятся «сесть» на место повреждения, чтобы попытаться восстановить стенку артерии. В этом месте образуется кровяной тромб, который за короткое время полностью перекрывает кровоток по сосуду. Это может стать причиной повреждения (инфаркта) того органа, к которому несет кровь поврежденная артерия, например способствовать развитию инфаркта миокарда.
Иногда кусочки бляшки отрываются и с током крови путешествуют по артериям. Если такой тромб, представляющий собой фрагмент бляшки, застрянет в сосуде и перекроет кровоток, например в сердечной мышце, это может стать причиной стенокардии и инфаркта миокарда.
Что такое холестерин?
Холестерин – мягкое, жироподобное вещество, необходимое для строительства всех клеток человеческого тела. Он участвует в формировании оболочки клетки (мембраны), из него организм производит некоторые гормоны и другие необходимые вещества.
Мы получаем холестерин из 2 основных источников. Большую часть холестерина (около 1 г в день) производит наша печень. Другую часть (400-500мг и больше) мы получаем непосредственно из пищи. Холестерин содержится в продуктах животного происхождения, особенно много его в яичном желтке, мясе, рыбе, птице, и продуктов из цельного молока. Растительная пища не содержит холестерина. Организм производит холестерин в достаточном количестве, поэтому нет необходимости его поступления извне.
Высокий уровень холестерина в крови является одним из факторов риска заболевания сердца и сосудов, развития инфаркта миокарда и инсульта. Высокое содержание холестерина в крови обозначается термином гиперхолестеринэмия.
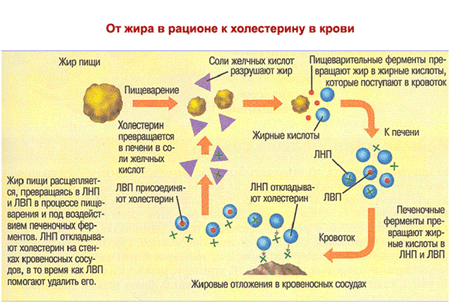
Холестерин и другие жиры не растворяются в крови, поэтому для их транспортировки к клеткам нужны специальные переносчики, называемые липопротеидами, которые вырабатываются печенью. В липопротеидах содержится холестерин и триглицериды для снабжения ими всех клеток организма.
– Овес в виде овсяных хлопьев
10 продуктов питания¸ снижающих холестерин:
или сухих завтраков
– Злаки
– Фасоль
– Баклажаны
– Орехи
– Растительное масло: подсолнечное, оливковое,
рапсовое
– Фрукты: яблоки, виноград, клубника,
цитрусовые
– Соя в виде тофу (японский соевый творог)
или соевого молока
– Жирная рыб
Холестерин вместе с другими веществами из пищи поступает в пищеварительную систему и всасывается. В стенке кишечника формируются хиломикроны. Хиломикроны – это мелкие жировые частицы, состоящие из триглицеридов, холестерина, фосфолипидов и белков. Хиломикроны поступают в кровь и разносятся кровотоком ко всем клеткам организма, обеспечивая клетки питательными веществами. Остатки хиломикронов, содержащие большое количество холестерина, с током крови достигают печени и всасываются. Печень синтезирует переносчики холестерина: липопротеиды низкой плотности (ЛНП), липопротеиды высокой плотности (ЛВП) и ряд других липопротеидов, несущих холестерин и другие вещества к органам и тканям.
«Плохой» холестерин
– одни содержат пищевые волокна, которые
снижают уровень холестерина:
выводят холестерин из организма еще до
того, как он успел всосаться в кровь из
пищеварительной системы;
– другие содержат полиненасыщенные
жирные кислоты, которые напрямую снижают
уровень холестерина в крови;
– некоторые содержат растительные стерины
и станолы, блокирующие всасывание холестерина.
Липопротеиды низкой плотности (ЛНП) – основные переносчики холестерина. В них содержится 60-80% всего холестерина. Часть этого холестерина используется клетками для строительства, часть – возвращается в печень. При повышенном содержании холестерина в ЛНП, он начинает медленно откладываться в стенках артерий, постепенно сужая их просвет. Вместе с другими веществами холестерин формирует бляшки, приводящие к атеросклерозу. Именно поэтому холестерин липопротеидов низкой плотности часто называют «плохим» холестерином. Низкий уровень холестерина ЛНП отражает низкий риск развития сердечно-сосудистых заболеваний. Высокий уровень холестерина ЛНП (более 160 мг/дл или 4 ммоль/л) отражает высокий риск развития сердечно-сосудистых заболеваний.
Помните, что любое лекарство обладает
Существуют препараты, способные снижать
синтез холестерина, они называются статины.
Исследования показали, что статины снижают
риск развития сердечно-сосудистых
заболеваний и смертности на 30-40%.
побочными эффектами и должно назначаться
строго под наблюдением врача!!!
Особенно важно поддержание оптимальных значений холестерина у людей, уже страдающих ишемической болезнью сердца, перенесших инфаркт миокарда или инсульт. Оптимальный уровень холестерина ЛНП для таких людей – менее 100 мг/дл (или 2,5 ммоль/л). Люди, еще не болеющие ИБС, но имеющие факторы риска, должны стремиться снизить уровень холестерина ЛНП ниже 130 мг/дл (3,3 ммоль/л).
«Хороший» холестерин
1. Регулярные физические упражнения
5 способов повысить уровень
хорошего холестерина
2. Небольшие дозы алкоголя (не более
1 бокала красного вина в день)
3. Снижение массы тела
4. Меньше транс-жиров (жареная пища,
и продукты с надписью «частично
гидрогенезированные жиры» на этикетке)
5. Больше фруктов и овощей
Липопротеиды высокой плотности (ЛВП) – еще одни переносчики холестерина, в которых содержится до 30% всего холестерина. Роль ЛВП заключается в переносе холестерина из артерий обратно в печень, где он выводится из организма.
ЛВП удаляют избыток холестерина из атеросклеротических бляшек, препятствуя их росту. Кроме того, ЛВП способны подавлять развитие атеросклероза, т.к. обладают противовоспалительной и антиоксидантной активностью.
– Действует как антиоксидант. «Хороший» холестерин предотвращают соединение «плохого» холестерина с кислородом, не давая ему окисляться, утолщать и повреждать стенки сосудов.
– Противовоспалительное свойство. В стенках сосудов местное воспаление запускает процесс образование атеросклероза и тромбов, которые являются непосредственной причиной инфарктов и инсультов.
– Предотвращает тромбообразование. Образование кровяных сгустков – тромбов – приводит к закупорке сосуда и развитию инфаркта.
Холестерин ЛВП называют «хорошим» холестерином, его высокое содержание снижает риск развитие заболеваний сердца и сосудов. У совершенно здоровых людей уровень холестерина в ЛВП должен быть выше 39 мг/дл (1 ммоль/л). Больные ИБС, перенесшие инфаркт или инсульт, должны иметь уровень 40-60 мг/дл (1-1,5 ммоль/л). Низкое содержание холестерина ЛВП (менее 40 мг/дл или 1 ммоль/л) увеличивает риск развития атеросклероза.
Как правило, у женщин уровень холестерина ЛВП выше, чем у мужчин. Женский половой гормон эстроген повышает уровень ЛВП. Женщины до менопаузы обычно защищены от развития сердечно-сосудистых заболеваний, т.к. уровень эстрогена достаточно высокий.
– Никотиновая кислота (витамин PP). В высоких дозах (1-2 грамма в день) никотиновая кислота увеличивает содержание «хорошего» холестерина на 20-30%. Но этот витамин обладает одним неприятным побочным эффектом: он вызывает внезапные приливы и покраснение кожи, чего можно избежать, приняв аспирин за 30 минут до приема никотиновой кислоты. Любое лекарство обладает побочными эффектами и должно назначаться строго под наблюдением врача!!!
Лекарства, повышающие уровень «хорошего» холестерина
– Фибраты: фенофибрат (трайкор, грофибрат, липантил), ципрофибрат (липанор), безафибрат (безалип). Фибраты снижают уровень триглицеридов и повышают уровень «хорошего» холестерина. Эти препараты назначают при уровне триглицеридов более 200мг/дл (2 ммоль/л).
– Статины. Эти препараты чаще всего назначаются при повышенном уровне «плохого» холестерина, тем не менее они также увеличивают уровень «хорошего» холестерина. Эффект препарата зависит от выбранного статина и является дозозависимым.
Баланс «хорошего» и «плохого» холестерина
Таким образом, атеросклероз может развиваться в тех случаях, когда количество “плохого” холестерина в крови превышает нормальные значения; а также, если “плохой” холестерин в крови в норме, но при этом снижен уровень “хорошего” холестерина. Соответственно, самым нежелательным вариантом является сочетание высокого уровня “плохого” и низкого уровня “хорошего” холестеринов.
“Хороший” холестерин также вырабатывается в организме, но в значительно меньших количествах. Он не содержится в пищевых продуктах в готовом виде, как это имеет место с “плохим” холестерином (последний в больших количествах содержится в рыбьей икре, яичном желтке, печени, почках, мозге). “Хороший” холестерин вырабатывается в организме под влиянием систематических физических тренировок средней интенсивности, в том числе и у больных, перенесших инфаркт миокарда и/или инсульт. Его концентрация возрастает в крови также при приеме не более 60-70 г/день крепких спиртных напитков или 1 бокала в день сухого натурального вина (но не больше!). Очень интенсивные тренировки и/или физические нагрузки, прием большого количества спиртных напитков, напротив, подавляют в организме синтез этого полезного холестерина.
Триглицериды
Триглицериды вместе с холестерином являются основными источниками жира, циркулирующего у нас в крови. Если холестерин используется для построения стенок клеток, то триглицериды являются основными источниками энергии. Уровень триглицеридов варьирует от 50 до 250мг/дл, в зависимости от пола и возраста. С возрастом и при избыточной массе тела уровень триглицеридов и холестерина повышается.
У женщин уровень триглицеридов выше, чем у мужчин. Люди с сердечно-сосудистыми заболеваниями и сахарным диабетом также имеют повышенный уровень триглицеридов. Высокий уровень триглицеридов в сочетании с низким уровнем холестерина в ЛВП или высоким уровнем холестерина в ЛНП ускоряет развитие атеросклероза. Уровень триглицеридов не должен превышать 150 мг/дл или 1,7 ммоль/л.
Анализ крови на липидный спектр
– Анализ крови на липидный спектр сдается утром натощак
– Для точности результатов не следует есть как минимум в течение 12 часов перед исследованием и не потреблять алкоголь в течение 24 часов
– Простуда и ОРВИ могут повлиять на показатели липидного спектра
– Если вы принимаете какие-либо препараты для снижения холестерина, нет необходимости прекращать их пить перед сдачей анализа
Как атеросклероз поражает органы?
Атеросклероз чаще всего является причиной сердечных проблем, но он может затрагивать артерии во всех частях тела.
– Если затронуты артерии, питающие сердце, может развиться ишемическая болезнь сердца – ИБС (ишемия – недостаточное поступление кислорода к органам и тканям). Другое название ИБС – коронарная болезнь сердца – от названия артерий, питающих сердце – венечные или коронарные артерии.
– Если атеросклероз затрагивает артерии конечностей, проблемы с кровообращением в руках и ногах называются заболеваниями периферических артерий.
– Если поражены артерии, снабжающие кровью головной мозг, это может быть причиной транзиторной ишемической атаки (ТИА) или инсульта.
– Атеросклероз может также способствовать образованию выпячиваний (мешковидных выбуханий) в стенке артерии – аневризма.
Часто о наличии атеросклероза человек узнает уже при развитии осложнений, требующих неотложного медицинского вмешательства. Однако вы можете предпринять ряд шагов, чтобы защитить себя. Помочь могут здоровый образ жизни и при необходимости медикаменты.
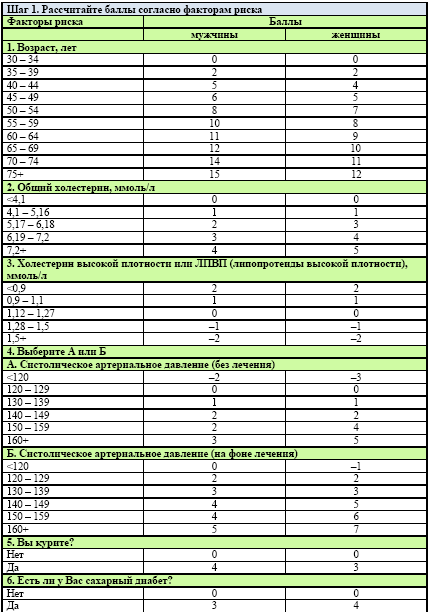
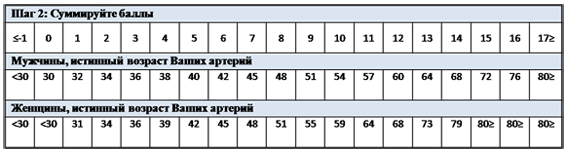
Каков истинный возраст Ваших артерий?
По словам великого английского врача – Томаса Сиденгама, «возраст человека равен возрасту его артерий». И этот возраст не всегда соответствует количеству свечей на Вашем праздничном пироге. Артерии стареют медленнее остального организма, если они «привыкли» к хорошим условиям: здоровой пище, ежедневной физической активности и хорошим отношениям с семьей и друзьями. Они изнашиваются гораздо быстрее, если ежедневно подвержены агрессивному воздействию сигаретного дыма, жирной пищи, хроническому стрессу. Зная возраст Ваших артерий, можно составить для себя картину о здоровье собственного сердца.
Нам доступны два метода, оценивающих возраст артерий. Это измерение скорости пульсовой волны и толщины комплекса «интима-медиа» сонной артерии. Помимо этих методов на состояние артерий указывают уровень холестерина крови и артериальное давление.
Скорость пульсовой волны. С каждым ударом сердца кровь разносится по артериальной сети по всему организму. Чем более жесткие артерии, тем выше скорость кровотока. Измеряя скорость пульсовой волны, мы можем судить об эластичности сосудистой стенки. Обычно измерение проводится при помощи специального прибора, имеющего чувствительный датчик, который надевается на палец.
Толщина комплекса «интима-медиа» сонной артерии. Внутренний слой артерии, выстилающий ее просвет, называется интима. Он обеспечивает гладкость поверхности, непосредственно соприкасающейся с кровью. Медиа – это средний слой артериальной стенки. Он состоит из мышечных и эластических волокон и обеспечивает упругость. Чем толще эти два слоя, тем больше артериальная стенка изменена отложениями холестерина. Толщина стенки измеряется при помощи сосудистого ультразвукового исследования. Исследование сонной артерии на шее считается наиболее показательным.
Фрамингемская шкала. В крупнейшее Фрамингемское исследование были включены тысячи участников с 1948 года. Данные, полученные исследователями, были положены в основу так называемой Фрамингемской шкалы 10-летнего риска возникновения сердечно-сосудистых заболеваний. При помощи этой шкалы также можно определить возраст Ваших артерий.
Как снизить риск развития атеросклероза?
Предрасположенность к развитию атеросклероза и заболеваниям сердечно-сосудистой системы наследуется от родителей. Если в семье есть родственники, страдающие заболеваниям сердца и сосудов, риск развития атеросклероза увеличивается. Атеросклероз – процесс непрерывный. Поэтому риск сосудистых осложнений повышается с возрастом. Эти факторы риска – возраст и наследственность – называются неконтролируемыми. Для уменьшения риска мы можем снизить влияние контролируемых факторов развития атеросклероза, таких как:
– Высокий уровень холестерина (особенно ЛПНП, или «плохого» холестерина)
– Курение и пассивное курение
– Высокое артериальное давление
– Сахарный диабет
– Ожирение
– Низкая физическая активность
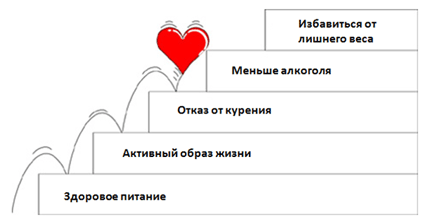
Здоровый образ жизни способствует защите артерий. Необходимо бросить курить. Ешьте здоровую пищу и регулярно занимайтесь физкультурой. В ряде случаев не обойтись без приема препаратов и хирургических процедур.
Изменение стиля жизни помогут Вам предотвратить или замедлить прогрессирование атеросклероза.
– Употребление здоровой пищи. Здоровое питание, основанное на потреблении фруктов, овощей и цельно-зерновых культур – продуктов, содержащих малое количество насыщенных жиров, холестерина и соли – поможет вам контролировать вес, уровень кровяного давления и уровень холестерина крови. Подробнее…
– Физические нагрузки. Регулярные физические нагрузки обеспечивают более эффективное использование кислорода вашими мышцами. Регулярные занятия физкультурой способствуют улучшению циркуляции крови в организме и дают стимул для развития новых кровеносных сосудов, которые являются естественными обходными путями кровотоку (естественными шунтами) при наличии сужений – коллатеральные сосуды. Подробнее…
– Отказ от курения. Курение повреждает Ваши артерии. Если Вы курите, прекращение курения – лучший выбор, чтобы предотвратить прогрессирование атеросклероза и уменьшить риск сосудистых осложнений. Подробнее…
– Контроль над стрессом. С одной стороны, необходимо уменьшить вероятность попадания в стрессовые ситуации, но главное – это повышение стрессоустойчивости. Возможно, целесообразной будет помощь психолога, можно воспользоваться специальными методиками, например, мышечной релаксацией, дыхательными техниками. Подробнее…
Если вы имеете высокий уровень холестерина крови, высокое артериальное давление, сахарный диабет и другие хронические заболевания, работайте вместе с вашим доктором над лечением этих состояний и улучшением общего здоровья. Запишитесь на прием.